La promotion de la santé mentale
Faits saillants
- On peut promouvoir la santé mentale des enfants et adolescents immigrants et réfugiés par la détermination des facteurs de risque et de protection. Ces facteurs sont caractérisés par les individus, leur famille et l’environnement.
- La promotion des facteurs de protection et la diminution des facteurs de risque contribuent à renforcer la résilience.
- Les enfants et adolescents immigrants et réfugiés font face à des obstacles qui nuisent à leur accès aux soins. La prestation de soins adaptés à la culture contribue à réduire ces obstacles.
Introduction
Chacun peut accroître sa capacité d’améliorer sa santé mentale s’il tire profit des mesures de promotion dans le domaine. La promotion de la santé mentale a comme objectifs primordiaux d’accroître la résilience personnelle en tirant profit des facteurs de protection et en réduisant les facteurs de risque par des soins, des consultations professionnelles et la réduction des injustices.1
Les professionnels de la santé peuvent contribuer à promouvoir la santé mentale des jeunes nouveaux arrivants au Canada par les mesures suivantes :2
- Cerner et corriger les facteurs de risque et de protection et soutenir une meilleure résilience.
- Cerner et corriger les obstacles à une santé mentale positive.
- Réduire les injustices en offrant des soins adaptés à la culture.
Les facteurs de risque et les facteurs de protection
Bien des recherches ont été effectuées au sujet du concept de résilience, des facteurs de risque et de protection ainsi que des stratégies d’adaptation pour le sain développement des enfants.3 Depuis de nombreuses années, les dispensateurs de soins s’appuient sur l’idée que le sain développement de l’enfant peut être soutenu en accroissant les facteurs de protection et en réduisant les risques.4 Chez les enfants et les adolescents, ces facteurs de risque et de protection peuvent être caractérisés individuellement, par l’ensemble de la famille et par l’environnement ou les conditions de vie. Les facteurs individuels peuvent inclure le tempérament et la prédisposition génétique, de même que les facteurs de développement social. Les facteurs familiaux incluent le fonctionnement et la communication. Les facteurs environnementaux comprennent les relations avec les relations, les conditions de vie de la famille et leur participation aux activités sociales plus vastes.
Figure 1. Facteurs de protection et de risque entre les systèmes
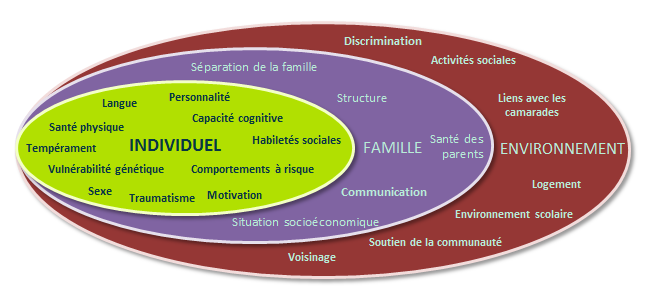
Comme l’indique la figure 1, les facteurs de protection pour l’enfant touchent plus d’un système. Les facteurs de protection et de risque individuels (propres à l’enfant) s’observent dans le contexte familial, qui est à son tour influencé par l’environnement. Les interactions sont constantes entre les facteurs de protection et les facteurs de risque. Au moment d’évaluer et de traiter un enfant immigrant ou réfugié, il faut tenir compte de tous les systèmes.5 Bon nombre des facteurs énumérés au tableau 1 s’appliquent également aux enfants immigrants qui ne sont pas des réfugiés.
Tableau 1. Les facteurs de risque et de protection de la santé mentale chez les enfants réfugiés
| Facteurs de protection | Facteurs de risque | |
| Facteurs individuels |
|
|
| Facteurs familiaux |
|
|
| Facteurs environnementaux |
|
|
|
Source : Adapté de Fazel M, Reed RV, Panter-Brick C et coll. Mental health of displaced and refugee children resettled in high-income countries: Risk and protective factors. Lancet 2012;379(9812):266-82. |
||
Exemples de cas
Les exemples de cas suivants soulignent la manière dont les divers facteurs de protection et de risque peuvent influer sur les enfants immigrants ou réfugiés.
Une adolescente de la Chine
Lily est une adolescente de 14 ans qui est arrivée à Toronto en provenance de Chine avec ses parents, huit mois auparavant. Sa langue maternelle est le cantonais, mais elle parle un peu d’anglais. En Chine, Lily participait à de nombreuses activités et avait un grand groupe d’amis. Depuis son arrivée au Canada, ses notes ont baissé à l’école, elle ne participe à aucune activité et a tendance à s’isoler socialement. Elle commence à éviter d’aller à l’école et aux autres endroits où peuvent se trouver des jeunes.
Questions à envisager
- Quelles sont ses principales préoccupations?
- Sentiments d’isolement social et perte du groupe d’amis
- Problèmes de langue susceptibles de nuire à la réussite scolaire et de contribuer à l’isolement
- Quelles sont les prochaines mesures à prendre?
- Effectuer une évaluation HEADSS (en anglais) pour déterminer les facteurs de stress social et les symptômes psychiatriques, y compris le risque de suicide. Prévoir un rendez-vous de suivi pour évaluer si les troubles des humeurs se sont résorbés une fois les mesures de soutien supplémentaires bien établies.
- Vers quels services Lily devrait-elle être dirigée?
- Groupes de jeunes nouveaux arrivants ou groupes communautaires
- Cours d’anglais langue seconde
- Rencontres avec un orienteur, de préférence avec la participation des parents, pour discuter des aménagements et de la charge de cours. Fournir des lettres d’appui, au besoin.
Points d’apprentissage
L’objectif consiste à améliorer les facteurs de protection de Lily et à réduire ses facteurs de risque à tous les points de vue : individuel, familial et environnemental.
Individuel
- Aider à orienter Lily vers les services locaux d’anglais langue seconde.
- Prôner de l’aide précise à l’école.
- L’orienter vers des organismes ou des groupes communautaires adaptés à sa culture.
- Encourager sa participation à des activités qu’elle aime pour favoriser sa confiance en soi.
Familial
- Suggérer aux parents de proposer à Lily de choisir des activités familiales.
- Obtenir les antécédents psychiatriques de la famille.
- Orienter les parents vers le soutien communautaire dont ils peuvent avoir besoin ou les groupes qu’ils peuvent apprécier.
Environnemental
- Orienter Lily vers des organisations communautaires qui font la promotion du développement et de la participation des jeunes. Une liste des organismes communautaires à l’intention des familles immigrantes et réfugiées est proposée dans le présent site Web.
- Évaluer son exposition à la discrimination et communiquer avec l’école en cas d’intimidation ou d’autres sources de stress. Il peut également être pertinent de donner des lettres d’appui pour effectuer des tests psychoéducatifs ou préparer un plan d’enseignement individualisé.
Une adolescente réfugiée de l’Ouganda
Bessa est une réfugiée de 15 ans du nord de l’Ouganda. Elle habite au Canada depuis 14 mois. Avant d’immigrer, elle a été kidnappée de la maison familiale par un groupe d’hommes et détenue pendant deux jours. Elle a alors été agressée physiquement et sexuellement. Depuis son arrivée au Canada, Bessa a noué des liens avec un groupe de jeunes et un petit groupe d’amis. Cependant, elle a souvent des problèmes interpersonnels dans son groupe. Bessa a des antécédents de troubles du sommeil. Elle a souvent de la difficulté à s’endormir et se réveille à cause de cauchemars récurrents. Elle dit souvent qu’elle voit des hommes à la fenêtre de sa chambre la nuit et qui la suivent quand elle va à l’école. Les policiers ont été appelés à plusieurs reprises, mais aucune preuve de la présence de ces hommes n’a été établie. Elle dit aussi qu’elle entend les gens rire d’elle, mais ses amis et sa famille ne s’en sont jamais rendu compte.
Questions à envisager
- Quelles sont les principales préoccupations?
- Traumatisme et possibilité de symptômes psychiatriques
- Sources de stress sociaux continus et sentiments d’isolement
- Symptômes possibles de dépression, d’anxiété, de psychose ou de syndrome post-traumatique
- Quelles sont les prochaines mesures à prendre?
- Faire preuve d’empathie et de sensibilité à la culture pendant l’évaluation. Envisager la présence d’une employée de sexe féminin. S’assurer de faire preuve de sensibilité pendant les discussions sur le traumatisme et les symptômes présents, et s’assurer que l’évaluation ne traumatise pas Bessa de nouveau.
- Effectuer une évaluation HEADSS (en anglais) pour déterminer les sources de stress sociaux et déterminer les symptômes psychiatriques. Une partie de l’évaluation HEADSS inclut une évaluation du risque de suicide. Prévoir un rendez-vous de suivi pour évaluer si les symptômes thymiques se sont résorbés une fois le soutien supplémentaire en place.
- Obtenir des points de vue sur l’histoire et la présentation de Bessa de la part de ses parents ou d’autres représentants de sa communauté culturelle, dans la mesure du possible.
- Vers quels services Bessa devrait-elle être dirigée?
- Orienter vers des services de santé mentale ou des services thérapeutiques sur les traumatismes.
- Orienter vers un groupe communautaire ou un groupe de jeunes.
- Orienter vers des services de français langue seconde, des services de soutien aux néo-Canadiens et une aide précise en milieu scolaire.
Points d’apprentissage
L’objectif consiste à améliorer les facteurs de protection de Bessa et à réduire ses facteurs de risque à tous les points de vue : individuel, familial et environnemental. Il est évident qu’elle a été exposée à de nombreux facteurs de risque.
Individuel
- Bessa a peut-être un trouble de santé mentale. Elle présente plusieurs facteurs de risque en ce sens. Il est important de l’orienter pour qu’elle se fasse évaluer et traiter.
- L’encourager à participer à des activités sociales positives pour promouvoir sa confiance en soi.
- L’aider à nouer des liens avec un groupe qui cherche à favoriser les aptitudes sociales.
- Lui fournir de l’information sur l’hygiène du sommeil.
Familial
- Établir comment les parents perçoivent les symptômes et comment ils sont conceptualisés dans leur famille et leur culture d’origine.
- Fournir des ressources et des services psychoéducatifs à la famille de Bessa pour qu’elle sache comment la soutenir le mieux possible.
- Orienter la famille vers le soutien communautaire dont elle peut avoir besoin pour s’assurer que Bessa vit dans un milieu de vie sécuritaire stable.
Environnemental
- Contribuer à orienter Bessa vers des services de soutien des traumatismes axés sur les adolescents et qui sont adaptés à sa culture.
- Évaluer la sécurité de l’environnement de Bessa. Lui remettre des lettres d’appui pour Immigration Canada, des agences de logement, etc. Il est possible d’obtenir plus d’information sur la défense d’intérêts dans le présent site Web.
La promotion de la résilience
La résilience désigne la capacité d’une personne à affronter les épreuves ou les stress majeurs.6 Être résilient signifie pouvoir surmonter l’adversité en s’adaptant au changement. Il est essentiel de favoriser la résilience des jeunes nouveaux arrivants au Canada pour promouvoir leur santé mentale.2
En cernant et en corrigeant les facteurs de risque et en faisant la promotion des facteurs de protection, les professionnels de la santé peuvent contribuer à favoriser la résilience chez les enfants, les adolescents et les familles nouvellement arrivés au pays et contribuer au processus d’acculturation. Pour promouvoir la résilience, il faut se concentrer sur les forces du jeune et favoriser sa santé et son bien-être mentaux en déterminant les éléments positifs dans sa vie (individuels, familiaux et environnementaux) et en en tirant profit. Le fait de soutenir expressément ces facteurs aide les enfants à construire leurs propres facteurs protecteurs et à faciliter la résilience.
Les facteurs qui favorisent la résilience chez les jeunes nouveaux arrivants au Canada sont résumés dans le module sur l’adaptation et l’acculturation du présent site Web.
La détermination des obstacles aux soins et la facilitation de l’accès
Les obstacles aux soins
Il peut être particulièrement difficile d’accéder à des services de santé mentale pour les familles immigrantes et réfugiées, qui sont beaucoup moins susceptibles de les utiliser lorsqu’elles en ont besoin que les familles nées au Canada ou aux États-Unis.8,9 Les obstacles aux soins peuvent inclure le fait de ne pas connaître les services, les problèmes financiers et les problèmes de langue.8 Le module intitulé Les obstacles et les incitations aux soins pour les nouveaux arrivants contient des stratégies précises que peuvent utiliser les professionnels de la santé pour atténuer ces obstacles.
La stigmatisation, de même que les croyances et pratiques culturelles diverrgentes en matière de santé mentale, peuvent constituer des obstacles supplémentaires pour les familles de nouveaux arrivants qui ont besoin de services en matière de santé mentale.8 Les professionnels de la santé devraient se montrer particulièrement à l’affût de l’influence de la stigmatisation, qui peut enrayer la volonté de la famille à chercher de l’aide.8,10
Même si la stigmatisation à l’égard des maladies mentales est présente dans toutes les cultures, elle l’est davantage dans certaines communautés culturelles.10 Ce phénomène peut être attribuable à plusieurs facteurs, qui peuvent varier selon les cultures.
- La honte : La famille craint qu’un diagnostic de trouble de santé mentale couvre la personne de honte, limite ses réalisations (p. ex., l’empêche d’avoir accès à une éducation supérieure, de trouver de l’emploi ou d’avoir une famille). Le sentiment de honte peut être partagé par la famille ou la famille élargie, ou même par une communauté culturelle au nom de la famille.8 Les familles craignent souvent d’être rejetées par la communauté ou que leur enfant le soit.
- Des perceptions divergentes sur la santé mentale : Il est important de se rappeler que chaque culture adopte une approche et des possibilités thérapeutiques différentes au sujet de la santé mentale. Le praticien doit donc comprendre comment et pourquoi le point de vue d’une famille de nouveaux immigrants envers un plan de traitement pour soigner un trouble de santé mentale ne correspond pas à celui du dispensateur de soins. La famille peut avoir un point de vue bien différent quant aux causes possibles des problèmes de santé mentale (p. ex., un mauvais sort ou un mauvais esprit) et aux possibilités thérapeutiques. Elle a peut-être été peu exposée aux communications médiatiques ou aux publications liées à la santé mentale et peut avoir été culturellement conditionnée à éviter d’affronter directement les troubles psychologiques.11 Les professionnels de la santé ont besoin de fournir de l’information claire et justificative sur le diagnostic et les possibilités thérapeutiques offertes et de contribuer à l’élaboration d’un plan thérapeutique coopératif qui convient au patient, et idéalement, aux membres de sa famille. Un module du présent site Web porte sur les négociations pour planifier le traitement avec les familles de nouveaux arrivants.
Les dispensateurs de soins peuvent contribuer à atténuer la stigmatisation en donnant de l’information claire sur les causes des troubles de santé mentale et des conseils pratiques sur le traitement. Le fait de souligner que la confidentialité est un droit du patient au Canada peut favoriser la confiance, particulièrement chez les patients adolescents.10,11 Des suggestions pour poser des questions afin de réduire la stigmatisation sont présentées au tableau 2. Des campagnes plus vastes contre la stigmatisation adaptées pour des groupes minoritaires précis s’imposent également.
Tableau 2. Comment poser des questions sur la santé mentale
| Suggestion | Exemples |
| Se concentrer sur les questions au sujet des changements de comportement. |
|
| Utiliser un type d’entrevue fondé sur les forces pour aider le patient à se sentir habilité. |
|
| Valider la détresse entourant de possibles symptômes somatiques. |
|
| Normaliser les expériences des enfants et des adolescents en matière de santé mentale. |
|
| Utiliser des analogies liées à la condition physique. |
|
| S’assurer que le milieu clinique est accueillant pour les adolescents. |
|
La prestation de soins adaptés à la culture
Au départ, les nouveaux arrivants au Canada ne croiront peut-être pas au modèle biomédical des soins de santé mentale. Ils peuvent percevoir les services de santé mentale comme inadaptés ou inefficaces.1 Les dispensateurs de soins peuvent donner un coup de main en « donnant le ton » : fournir des soins rapides et adaptés à la culture dès la première visite. Pour en savoir plus, consulter le module intitulé Les compétences culturelles pour les professionnels de la santé des enfants et des adolescents.
Pour promouvoir la santé mentale, il est particulièrement important de fournir des soins adaptés à la culture au moment de l’anamnèse, par exemple :
Explorez et évaluez l’expérience d’immigration du patient. Recherchez les sources de stress ou les traumatismes liés à l’immigration, qui peuvent le prédisposer à un syndrome de stress post-traumatique ou à d’autres troubles de santé mentale.12,13
Informez-vous des modalités de traitement traditionnel, complémentaire et parallèle que peuvent suivre le patient, ce qui peut inclure l’acupuncture, la guérison spirituelle, la phytothérapie et les médicaments traditionnels, que les patients ou les familles ne confient pas spontanément. Il ne faut pas présumer qu’ils n’en prennent pas ou qu’ils sont inoffensifs avant d’en avoir expressément discuté avec eux.
Lorsqu’ils traitent des jeunes, les professionnels de la santé devraient envisager les éléments suivants :
Sachez qu’une culture donnée englobe divers antécédents ethniques, linguistiques et sociaux. Tous ces éléments peuvent nuire à la santé de l’enfant ou de l’adolescent.
Évitez le stéréotypage culturel. Les personnes qui ont les mêmes antécédents n’ont pas toutes les mêmes caractéristiques, les mêmes convictions et les mêmes pratiques.
Sachez que les expériences des enfants et des adolescents, telles que la migration, l’exposition à la guerre et aux traumatismes, la discrimination, etc., peuvent nuire à leur santé physique et mentale.
Informez-vous de la culture et de l’identité culturelle et de ce qu’elles signifient pour le patient.
Plus d’information sur la tenue d’une consultation adaptée à la culture, y compris la prise des antécédents, figure dans le module sur les compétences culturelles.
La présentation des troubles de santé mentale
La présentation des troubles de santé mentale chez les jeunes immigrants ou réfugiés peut différer de celles de leurs homologues nés au Canada. Les nouveaux arrivants peuvent hésiter à verbaliser leurs symptômes ou éprouver de la difficulté à le faire en raison de facteurs comme la stigmatisation associé aux troubles de santé mentale ou à la barrière de la langue. Les patients peuvent consulter pour des problèmes physiques chroniques non spécifiques. Les cliniciens doivent être à l’affût de symptômes vagues ou subtils ou de changements de comportement lors des discussions sur ces symptômes.
Les exemples de symptômes de troubles de santé mentale non spécifiques et de changements de comportement que peuvent présenter les enfants et les adolescents qui ont été exposés à la violence sont énumérés au tableau 3.
Tableau 3. Exemples de symptômes non spécifiques et de changements de comportement chez des enfants et des adolescents exposés à la violence
| Enfant de cinq ans ou moins | Enfant de six à 12 ans | Adolescent de 13 à 18 ans |
|
|
|
|
Source : Traduit de l’Office of Juvenile Justice and Delinquency Prevention, 2010. Trauma informed care for children exposed to violence: Tips for agencies working with immigrant families. |
||
Pour obtenir plus d’information sur les troubles somatiques, consulter le module du présent site Web portant sur La dépression.
Ressources recommandées
- American Psychological Association, 2009. Working with refugee children and families: Update for mental health professionals.
- Centre de toxicomanie et de santé mentale. Best practice guidelines for mental health promotion programs: Refugees. 2012.
- Centre de toxicomanie et de santé mentale. Best practice guidelines for mental health promotion programs: Children and youth. 2013.
- Centre d’excellence de l’Ontario en santé mentale des enfants et des adolescents, 2015. Répondre aux besoins en matière de santé mentale des enfants, des jeunes et des familles nouvellement arrivés au Canada (en anglais, avec une sommaire en français).
- Fong R (éd.). Culturally Competent Practice with Immigrant and Refugee Children and Families. New York, NY: Guilford Press, 2003.
- Kelty Mental Health Resource Centre. Familles, ensemble : Favoriser le bien-être mental des enfants et des jeunes [vidéo et guide de discussion]. Plusieurs ressources sont offertes en français et dans d’autres langues.
- McCreary Centre Society, 2011. Making the right connections. Promoting positive mental health among BC youth.
- Commission de la santé mentale du Canada, Centre de toxicomanie et de santé mentale. Améliorer les services en santé mentale pour les immigrants, les réfugiés et les groupes ethnoculturels ou racialisés – Enjeux et options pour l’amélioration des services. 2009.
- Santé publique Ottawa, 2019. Santé mentale = Santé (vidéo).
- Université McGill. Multicultural Mental Health Resource Centre. Information et manuels, en anglais, sur une évaluation et des soins adaptés à la culture.
Webinaire (offert en anglais seulement) :
Références
- Centre de toxicomanie et de santé mentale. Best practice guidelines for mental health promotion programs: Refugees. 2012.
- Centre de toxicomanie et de santé mentale. Best practice guidelines for mental health promotion programs: Children and youth. 2013.
- Garmezy N. Stress-resistant children: The search for protective factors. Recent Research in Developmental Psychopathology 1985;4:213-33.
- Resnick M. Protective factors, resiliency, and healthy youth development. Adolescent Medicine: State of the Art Reviews 2000; 11(1):157-64.
- Fazel M, Reed RV, Panter-Brick C et coll. Mental health of displaced and refugee children resettled in high-income countries: Risk and protective factors. Lancet 2012;379(9812):266-82.
- Kilbride KM, Anisef P. To build on hope: Overcoming the challenges facing newcomer youth at risk in Ontario. Toronto, Ont.: Joint Centre of Excellence for Research on Immigration and Settlement, 2001.
- Gunnestad A. Resilience in a cross-cultural perspective: How resilience is generated in different cultures. J Intercultural Communication 2006;11.
- Commission de la santé mentale du Canada, Centre de toxicomanie et de santé mentale. Améliorer les services en santé mentale pour les immigrants, les réfugiés et les groupes ethnoculturels ou racialisés – Enjeux et options pour l’amélioration des services. 2009.
- Snowden LR, Yamada AM. Cultural differences in access to care. Annu Rev Clin Psychol 2005;1:143-66.
- Nadeem E, Lange JM, Edge D et coll. Does stigma keep poor young immigrant and U.S.-born Black and Latina women from seeking mental health care? Psychiatr Serv 2007;58(12):1547-54.
- Cauce AM, Domenech-Rodríguez M, Paradise M et coll. Cultural and contextual influences in mental health help seeking: A focus on ethnic minority youth. J Consult Clin Psychol 2002;70(1):44-55.
- Beiser M, Armstrong R, Ogilvie L et coll. La nouvelle étude sur les enfants et les jeunes Canadiens : Recherche visant à pallier un manque dans le Plan d’action national pour les enfants. Canadian Issues/Thèmes Canadiens 2005:21-4.
- Salehi R. Intersection of health, immigration, and youth: A systematic literature review. J Immigr Minor Health 2010;12(5):788-97.
- Office of Juvenile Justice and Delinquency Prevention. Trauma informed care for children exposed to violence: Tips for agencies working with immigrant families. 2010.
Éditeurs scientifiques
Katie Stadelman, MSW, RSW
Mise à jour : mars, 2023
