L’onchocercose (cécité des rivières)
Faits saillants
- L’onchocercose est une maladie causée par le nématode filarien Onchocerca volvulus (un ver), qu’on trouve surtout en Afrique subsaharienne.
- L’onchocercose peut toucher les yeux, la peau et les ganglions lymphatiques.
- Cette maladie, qu’on appelle aussi « cécité des rivières », est une cause importante de cécité dans le monde.
- Elle peut s’accompagner d’un prurit (démangeaisons), d’une éruption ou de nodules sous-cutanés et peut évoluer jusqu’à provoquer des lésions cutanées permanentes.
- Dans des cas plus rares, elle est responsable d’une lymphadénopathie ou d’un œdème unilatéral des membres.
- Puisque la période d’incubation peut atteindre quatre ans, l’onchocercose peut se manifester chez des enfants et des adolescents plusieurs années après leur arrivée au Canada.
- Le diagnostic peut être posé par l’examen de prélèvements cutanés, par l’examen des yeux à l’aide d’une lampe à fente ou par sérologie.
- L’ivermectine, administrée tous les trois à six mois pendant une période prolongée, est le traitement privilégié. On peut y ajouter de la doxycycline. Il est recommandé de consulter en infectiologie et en ophtalmologie.
Introduction
L’onchocercose, également appelée cécité des rivières, est une filariose causée par un nématode (un ver), l’Onchocerca volvulus. Elle est transmise par des mouches noires infectées de l’espèce Simulium, qui habitent les eaux vives1. (Voir le site Web des CDC des États-Unis, en anglais, pour connaître leur cycle de vie.) Les vers femelles adultes, qui peuvent vivre jusqu’à 15 ans sous la peau d’un hôte humain, produisent d’innombrables microfilaires prélarvaires qui se propagent et peuvent survivre de deux à trois ans2. Les conséquences de l’infection sont généralement liées à la réaction immunitaire aux microfilaires mortes ou mourantes présentes dans la peau ou les yeux. Une forte charge microfilaire peut être responsable d’intenses démangeaisons de la peau responsables de graves excoriations qui défigurent la personne atteinte. La présence de microfilaires dans les yeux peut causer une déficience visuelle qui, sans traitement, peut provoquer une cécité.
L’épidémiologie
L’épidémiologie de l’onchocercose a changé ces dernières décennies. En effet, grâce aux stratégies sanitaires, la maladie a été supprimée et éliminée dans de nombreuses régions. Cependant, en 2017, on estime qu’il y a encore 20,9 millions d’infections dans le monde, y compris 14,6 millions de cas de manifestations dermatologiques et 1,15 million de cas de perte de vision3. L’onchocercose est la deuxième cause infectieuse de cécité en importance, après le trachome. La grande majorité des infections sont signalées dans 31 pays de l’Afrique subsaharienne, mais un petit nombre provient du Yémen, du Venezuela et du Brésil1.
La figure 1 présente les régions à haut risque, y compris celles ciblées par des campagnes de chimiothérapie préventive.
| Figure 1. Distribution de l’onchocercose et situation de la chimiothérapie préventive dans les pays endémiques, 2017 |
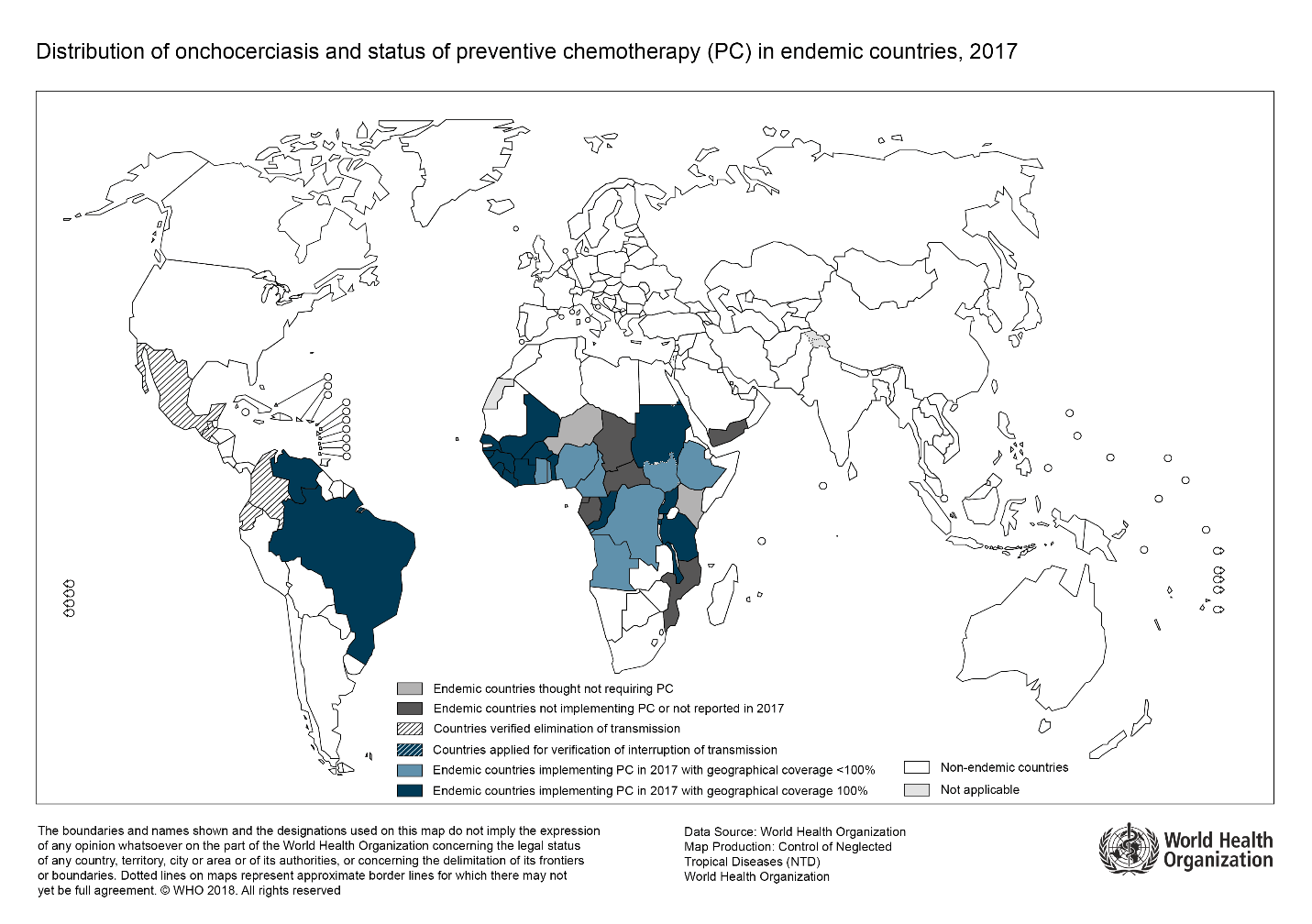 |
| Source : Traduit avec l’autorisation de l’éditeur de « Onchocerciasis (river blindness) », Genève, Organisation mondiale de la Santé, à www.who.int/fr/news-room/fact-sheets/detail/onchocerciasis. Consulté le 29 janvier 2021. |
On ne connaît pas la prévalence de l’onchocercose chez les jeunes nouveaux arrivants au Canada. On pense que l’onchocercose est rare chez les migrants et que les voyageurs, et les taux devraient diminuer encore davantage grâce à l’amélioration du contrôle mondial. De petites séries de cas ont été publiées4-8, incluant certains adolescents. Cependant, l’onchocercose est probablement sous-diagnostiquée9, car les médecins des régions non endémiques ne connaissent pas cette infection5, et les symptômes peuvent être chroniques, légers et non spécifiques.
Les facteurs de risque
Les personnes qui vivent dans les régions rurales près des rivières et des ruisseaux d’eaux vives d’une région endémique (notamment en Afrique subsaharienne) sont les plus vulnérables à l’infection1. Elle peut parfois être contractée pendant un bref séjour (un mois) dans une région très endémique7.
La présentation clinique
L’onchocercose peut demeurer asymptomatique ou évoluer vers diverses manifestations cliniques. La période d’incubation est de une à deux semaines en moyenne, mais peut se prolonger jusqu’à quatre ans4. Étant donné le risque d’affections graves et évitables, y compris la cécité, il faut l’envisager chez les patients qui présentent l’un ou l’autre des symptômes suivants et dont les antécédents de voyages ou de migration sont compatibles1,9,12 :
LE SYSTÈME DERMATOLOGIQUE
- Prurit (démangeaisons) : gravité variable; peut persister des années.
- Éruption : dermatite papulaire généralement aiguë ou chronique
- Nodules sous-cutanés (peuplés par des vers adultes)
- Complications : le prurit peut provoquer de l’insomnie, une dépression, de graves excoriations accompagnées d’hypertrophie et des infections cutanées bactériennes secondaires. Les séquelles cutanées à long terme incluent l’hyperpigmentation, la lichénification, l’atrophie (l’amincissement de la peau et la perte d’élasticité) et la dépigmentation (« peau de léopard », surtout sur le bas de jambes).
LE SYSTÈME OCULAIRE
- Léger : prurit, sécheresse, yeux rouges, photophobie, kératite ponctuée (réversible)
- Grave : kératite sclérosante (irréversible), iridocyclite, uvéite, choriorétinite, névrite optique
- Complications (s’il n’est pas traité) : opacification cornéenne, cataractes, glaucome, atrophie optique, cécité
- Consultez le module intitulé Le dépistage des troubles de la vue pour évaluer les jeunes immigrants et réfugiés nouvellement arrivés au Canada
LE SYSTÈME LYMPHATIQUE (symptômes peu courants)
- Œdème non douloureux des ganglions lymphatiques
- Œdème unilatéral des membres
LE SYSTÈME NEUROLOGIQUE
- Il existe une controverse quant à la possibilité que l’O volvulus déclenche une épilepsie chez les enfants, y compris le syndrome du hochement de tête, caractérisé par des convulsions atonales du cou10.
Selon des données limitées, les migrants de régions endémiques sont plus susceptibles de présenter des nodules sous-cutanés, une dépigmentation et une atrophie de la peau et une maladie oculaire, tandis que les voyageurs souffrent davantage de dermatite papulaire et d’œdème unilatéral des membres7,8. Ces différences peuvent être liées à la chronicité de l’infection.
Le diagnostic
Il est possible de poser un diagnostic définitif d’onchocercose par l’observation d’un ver adulte dans un nodule excisé de la peau, de microfilaires vivantes dans une biopsie de la peau ou dans le segment antérieur de l’œil à l’examen par lampe à fente ou par amplification en chaîne par polymérase (PCR) positive à la biopsie de la peau9.
Puisque les examens précédents ne sont peut-être pas accessibles dans les régions non endémiques et qu’ils peuvent avoir une sensibilité limitée, la sérologie est fréquente. Les dosages sérologiques effectués au Centre national de référence en parasitologie de Montréal (www.nrcp.ca) permettent de déceler de multiples parasites filariens, mais un résultat positif vient confirmer le diagnostic lorsque le contexte clinique est approprié. Les dosages sérologiques plus récents fondés sur des antigènes spécifiques de l’O volvulus sont plus sensibles9, mais ne sont pas offerts au Canada.
Lorsqu’on craint une onchocercose, il faut demander une consultation en ophtalmologie pour diagnostiquer et déceler les complications.
On observe souvent une éosinophilie et des taux d’IgE élevés (les deux tiers des patients dans une série de cas8), mais leur absence ne devrait pas permettre d’écarter une onchocercose présumée sur le plan clinique.
Le traitement
Il est essentiel de traiter l’onchocercose pour prévenir les lésions cutanées et la cécité à long terme4. Dans tous les cas, il est recommandé de consulter en infectiologie et en ophtalmologie.
On peut traiter l’infection à l’aide d’ivermectine, un antiparasitaire dont l’utilisation est maintenant homologuée au Canada. L’ivermectine tue les microfilaires et en interrompt temporairement la production par des vers adultes. Elle n’est toutefois pas efficace pour tuer les vers adultes. Elle est administrée tous les trois à six mois pendant la durée des symptômes ou le cycle de vie habituel du ver adulte (de dix à 15 ans)1,9,11,12.
Un traitement à la doxycycline de quatre à six semaines peut être ajouté à l’ivermectine pour tuer les vers adultes. La doxycycline tue la bactérie endosymbiotique Wolbachia, essentielle à la survie des vers adultes. Selon une étude randomisée et contrôlée réalisée au Ghana, l’ajout de doxycycline à l’ivermectine réduisait considérablement la charge microfilaire et la charge de vers adultes chez les patients atteints d’onchocercose dont la réponse à l’ivermectine était sous-optimale13, même si les effets à long terme de cette posologie demeurent inconnus.
En général, l’ivermectine est sécuritaire et bien tolérée. Les dérangements gastro-intestinaux en sont l’effet secondaire le plus courant. Dans des cas moins fréquents, une réaction de Mazzotti (prurit, éruption ou conjonctivite en réponse à la décimation microfilaire), un œdème facial ou une hypotension orthostatique sont possibles. L’innocuité du traitement des enfants de moins de 15 kg n’est pas démontrée12. Qui plus est, l’ivermectine peut précipiter une grave encéphalopathie chez les personnes atteintes d’une grave co-infection par le loa-loa (un autre parasite filaire). Les patients d’Afrique de l’Ouest et d’Afrique centrale, où le loa-loa est endémique, devraient se soumettre à un frottis sanguin pour dépister le loa-loa avant un traitement à l’ivermectine.
La doxycycline peut être responsable de dérangements gastro-intestinaux, d’une photosensibilité et d’une coloration des dents chez les fœtus et les jeunes enfants. Elle est contre-indiquée pendant la grossesse et doit être utilisée avec prudence chez les jeunes enfants, même si elle est désormais considérée comme sécuritaire pendant de courtes périodes (ne dépassant pas 21 jours) chez les enfants de moins de huit ans.
Un nouvel antiparasitaire, la moxidectine, s’est révélé prometteur dans une étude récente14, mais à l’heure actuelle, elle n’est pas offerte en vue d’un usage clinique au Canada.
La prévention
Il n’existe pas de vaccin contre l’onchocercose. Il faut utiliser des mesures de protection personnelle pour prévenir les piqûres d’insectes lors d’un passage dans des régions endémiques. Ces précautions sont détaillées dans le module intitulé Les maladies des voyageurs.
Références
- Organisation mondiale de la Santé. Principaux repères : Onchocercose.
- Agence de la santé publique du Canada. Onchocerca volvulus. Fiche technique santé-sécurité : Agents pathogènes. Ottawa, ON: ASPC, 2011.
- GBD 2017 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet. Le 10 novembre 2018;392(10159):1789-858.
- Antinori S. Is imported onchocerciasis a truly rare entity? Case report and review of the literature. Travel Med Infect Dis. Mars-avril 2017;16:11-7.
- Enk CD et coll. Onchocerciasis among Ethiopian immigrants in Israel. Isr Med Assoc J. Juillet 2003;5(7):485-8.
- Develoux M et coll. Imported filariasis in Europe: A series of 31 cases from Metropolitan France. Eur J Intern Med. Janvier 2017;37:e37-9.
- Lipner, EM. Filariasis in travelers presenting to the GeoSentinel Surveillance Network. PLoS Negl Trop Dis. Le 26 décembre 2007;1(3):e88.
- Showler AJ et coll. Differences in the Clinical and Laboratory Features of Imported Onchocerciasis in Endemic Individuals and Temporary Residents. Am J Trop Med Hyg. Mai 2019;100(5):1216-22.
- Showler AJ et coll. Imported onchocerciasis in migrants and travelers. Curr Opin Infect Dis. Octobre 2018;31(5):393-8.
- Gumisiriza N et coll. Changes in epilepsy burden after onchocerciasis elimination in a hyperendemic focus of western Uganda: a comparison of two population-based, cross-sectional studies. Lancet Infect Dis. Nov 2020;20(11):1315-23.
- Gardon J et coll. Effects of standard and high doses of ivermectin on adult worms of Onchocerca volvulus: a randomised controlled trial. Lancet. Le 20 juillet 2002;360(9328):203-10.
- Centers for Disease Control and Prevention. Parasites –Onchocerciasis (also known as River Blindness): Resources for health professionals.
- Debrah AY et coll. Doxycycline Leads to Sterility and Enhanced Killing of Female Onchocerca volvulus Worms in an Area With Persistent Microfilaridermia After Repeated Ivermectin Treatment: A Randomized, Placebo-Controlled, Double-Blind Trial. Clin Infect Dis. Le 15 août 2015;61(4):517-26.
- Opoku NO et coll. Single dose moxidectin versus ivermectin for Onchocerca volvulus infection in Ghana, Liberia, and the Democratic Republic of the Congo: a randomised, controlled, double-blind phase 3 trial. Lancet. Le 6 octobre 2018;392(10154):1207-16.
Réviseuse scientifique
Laura Erdman, MD
Susan Kuhn, MD
Mise à jour : février, 2023
