La dengue
Faits saillants
- Le nombre de cas de dengue augmente dans le monde, tout comme le nombre de pays où l’infection est endémique.
- On doit craindre une dengue chez les patients qui reviennent d’un voyage dans un pays où la maladie est endémique ou qui en ont émigré récemment, qui se mettent subitement à faire une forte fièvre et qui présentent des signes et symptômes d’éruption, de nausées ou de vomissements, de myalgies ou d’arthralgies invalidantes, de céphalée ou de leucopénie.
- Il n’existe pas de traitement spécifique contre l’infection par le virus de la dengue (DENV). Des soins de soutien énergiques s’imposent.
- Il y a un vaccin, mais il n’est pas homologué au Canada ni n’est recommandé pour les voyageurs. Pour prévenir la dengue, il faut une lutte antivectorielle et une protection personnelle, afin de réduire les piqûres de moustiques.
L’épidémiologie
La dengue est la principale maladie virale transmise par des moustiques dans le monde, et on estime que 390 millions de personnes sont infectées chaque année, y compris 96 millions de cas qui se manifestent sur le plan clinique1. L’infection est causée par l’un des quatre sérotypes du flavivirus (DENV-1, 2, 3 et 4), qui sont transmis par les moustiques Aedes, particulièrement Aedes aegypti, un moustique piqueur diurne qu’on trouve davantage en région urbaine qu’en région rurale (figure 1). Ces moustiques piquent surtout tôt le matin et avant la tombée de la nuit.
Avant 1970, seulement neuf pays avaient été touchés par de graves épidémies de dengue, mais la situation a changé, et la dengue est devenue endémique dans plus de 100 pays tropicaux et subtropicaux du monde, notamment l’Asie, le Pacifique, les Amériques, l’Afrique et les Caraïbes. En raison des changements climatiques, l’adaptation à la reproduction en récipients dans les milieux résidentiels et l’accroissement des voyages mondiaux, le DENV peut se propager dans de nouvelles parties du monde et devenir plus dense dans les régions endémiques.
Le nombre de cas de dengue déclarés à l’Organisation mondiale de la Santé est plus de huit fois supérieur à celui d’il y a 20 ans, puisqu’il est passé de 505 430 cas en 2000 à plus de 2,4 millions de cas en 2010 et à 4,2 millions de cas en 2019. Les décès déclarés entre 2000 et 2015 sont passés de 960 à 4 032 cas1. Le taux de mortalité découlant d’une grave infection peut atteindre 15 %, mais peut être inférieur à 1 % grâce à une intervention médicale appropriée1.
On ne connaît pas le taux d’infections chez les jeunes visiteurs ou les immigrants au Canada et chez les personnes qui reviennent de l’étranger, mais selon des rapports de cas isolés, on pense qu’il augmente, tout comme le nombre de pays où la dengue est active. La dengue est désormais le deuxième diagnostic en importance après le paludisme chez les voyageurs de retour au pays2.
Les facteurs de risque
Les récents immigrants au Canada en provenance d’une région à haut risque peuvent être vulnérables à l’infection, de même que les voyageurs qui se sont récemment rendus dans une région à haut risque.
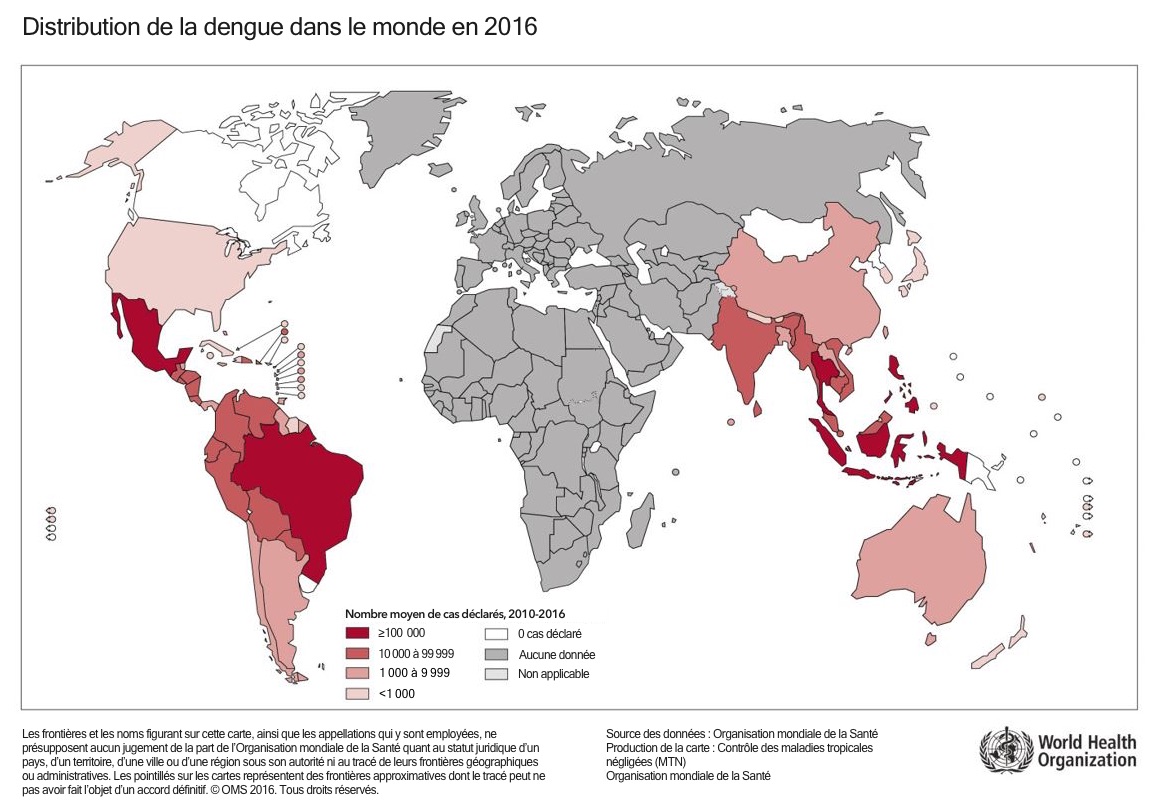
En général, les secteurs à haut risque se situent dans les régions tropicales et subtropicales, comme le démontre la figure 24.
|
Figure 2 : Répartition du risque de dengue
Sources : Centers for Disease Control and Prevention des États-Unis. Dengue Around the World. https://www.cdc.gov/dengue/areaswithrisk/around-the-world.html; consulté le 26 février 2021 |
 |
Les indices cliniques
Il est essentiel de provenir ou de revenir d’un pays endémique.
La maladie peut aller d’une infection asymptomatique à la dengue classique, la dengue sévère (qu’on appelait auparavant dengue hémorragique) et la dengue avec syndrome de choc. La dengue sévère est la principale cause de maladie grave et de décès chez les enfants de certains pays asiatiques et latino-américains; elle dépasse même le paludisme.
En général, les signes de dengue se manifestent de quatre à sept jours après l’infection, mais peuvent se déclarer jusqu’à 14 jours après la piqûre d’un moustique. Ils peuvent inclure les éléments suivants 1,2 :
- Fièvre rouge – myalgies et arthralgies incapacitantes
- Manifestation soudaine de forte fièvre, souvent en deux phases
- Céphalées intenses
- Ophtalmoplégie et douleur rétro-orbitale
- Nausées
- Vomissements
- Éruptions qui se déclarent entre les poussées de fièvre
- Enflure des glandes
- Manifestations occasionnelles de saignements
- Leucopénie
La guérison d’une infection par l’un des sérotypes de DENV :
- procure une immunité permanente contre ce sérotype;
- ne confère aucune protection contre les trois autres sérotypes.
Il est possible d’être infecté par quatre sérotypes au cours de sa vie.
Il y a un léger risque de grave maladie après une infection par la dengue, qui se manifeste de trois à sept jours après l’apparition de la maladie :
- Risque de dengue sévère plus élevé lors d’une deuxième infection par un autre sérotype que le premier.
Les signes annonciateurs de grave maladie incluent :
- les douleurs abdominales intenses,
- les vomissements persistants ou la diarrhée abondante,
- la respiration rapide,
- les saignements des gencives,
- la fatigue,
- l’agitation,
- le sang dans les vomissures.
Les critères objectifs associés à la dengue sévère incluent2 :
- des saignements abondants,
- une chute de la tension artérielle,
- une déshydratation ou une hypotension posturale,
- une hausse des hématocrites d’au moins 20 % au-dessus du taux de référence,
- une numération plaquettaire inférieure à 50 000/m3 chez les adultes ou à 80 000/mm3 chez les enfants.
Les jeunes enfants sont plus vulnérables à la dengue avec syndrome de choc que les adultes, parce qu’ils sont peut-être moins en mesure de compenser la fuite capillaire.
Le diagnostic
Envisagez la dengue dans le diagnostic différentiel des patients qui :
- sont fiévreux,
- ont une histoire de voyage dans une région endémique ou de migration d’une région endémique dans les deux semaines suivant l’apparition des symptômes.
Chez ces patients, le diagnostic différentiel doit inclure le risque de paludisme, de dengue, de fièvre typhoïde, de leptospirose et d’influenza.
Il faut envisager des tests virologiques et sérologiques pour confirmer le diagnostic1 en consultation avec le laboratoire. Étant donné la faible prévalence de cette infection au Canada, même chez les voyageurs, il ne faut pas oublier qu’il y aura probablement un délai avant d’obtenir une confirmation. Les décisions cliniques doivent reposer sur l’histoire et les observations; la confirmation viendra plus tard.
Pendant la période de fièvre, particulièrement pendant les phases précoces, le virus peut être décelé dans le sang grâce à l’amplification en chaîne par polymérase avec transcription inverse. Le Laboratoire national de microbiologie de Winnipeg fournit les services diagnostiques de la dengue au Canada. D’autres provinces, y compris l’Ontario, peuvent aussi offrir un test PCR dans le cadre d’un panel qui inclut le virus Zika, le virus du chikungunya et le virus de la dengue (www.publichealthontario.ca/-/media/documents/lab/lab-sd-136-zika-chikungunya-dengue-pcr.pdf?la=fr). Pour effectuer les tests sérologiques en phase aiguë (prélevés de zéro à cinq jours après l’apparition de la fièvre) et en phase convalescente (prélevés de six à 30 jours après l’apparition de la fièvre), on peut aussi utiliser des échantillons sériques. Comme on l’a déjà souligné, lorsque les observations cliniques correspondent et que l’histoire de voyages est appropriée, il faut vérifier la manière d’écarter ou de confirmer la dengue auprès du laboratoire local.
La prise en charge
Il n’y a pas de thérapie contre la dengue (CCMTMV 2009). L’OMS a publié des directives de prise en charge, en anglais (OMS 2009).
Des soins de soutien énergiques s’imposent pour soigner les cas graves.
- En raison de la fuite capillaire, l’administration des liquides doit être proactive et il faut dépister rapidement les signes de choc.
- Il faut également prendre en charge les saignements de manière proactive et éviter les salicylates, qui peuvent les exacerber.
- Il peut être nécessaire d’administrer des anticonvulsivants en cas de convulsions.
- Une insuffisance multiorganique est possible, qui peut toucher le foie, les reins et le cœur. Le rétablissement peut être lent et complexe.
- Les séquelles à long terme, telles que la myocardiopathie et la fatigue persistante, sont possibles.
La prévention
Il y a un vaccin contre la dengue (Dengvaxia)3,4,5, mais il n’est pas homologué au Canada ni n’est recommandé pour les voyageurs qui quittent le Canada vers des pays où le DENV est endémique.
Il est recommandé que les voyageurs vers des pays endémiques utilisent des mesures de protection personnelle, y compris la réduction du risque de piqûres d’insectes par le recours aux insectifuges et le port de vêtements longs pour se protéger contre les insectes piqueurs diurnes, particulièrement aux alentours du lever du jour et de la tombée de la nuit (https://voyage.gc.ca/voyager/sante-securite/maladies/dengue). D’autres renseignements sur la prévention sont fournis dans le module intitulé Les maladies des voyageurs.
Quelques ressources
- Centers for Disease Control and Prevention. Dengue
- Organisation mondiale de la Santé. Dengue
- Organisation mondiale de la Santé. Updated Questions and Answers related to the dengue vaccine Dengvaxia® and its use
Références
- Organisation mondiale de la Santé. Principaux repères : Dengue et dengue sévère. [En ligne] Organisation mondiale de la Santé, le 23 juin 2020. [Cité le 1er mars 2021] https://www.who.int/fr/news-room/fact-sheets/detail/dengue-and-severe-dengue
- Halstead S, Wilder-Smith A. Severe dengue in travellers: pathogenesis, risk and clinical management. J Travel Med. 2019;26(7):taz062.
- Khetarpal N, Khanna I. Dengue fever: Causes, complications, and vaccine strategies. J Immunol Res. 2016:2016:6803098.
- Organisation mondiale de la Santé. Note de synthèse de l’OMS sur le vaccin contre la dengue – septembre 2018. Relevé épidémiologique hebdomadaire; no 36, 2018;93:457–76.
- Martinez DR, Metz SW, Baric RS. Dengue Vaccines : The Promise and Pitfalls of Antibody-Mediated Protection. Cell Host Microbe, 2021;29(1):13-22.
Éditeurs scientifiques
Noni MacDonald, MD
Mise à jour : février, 2023


