La consommation de substances psychoactives et les jeunes immigrants
Faits saillants
- Les troubles liés à la consommation de substances psychoactives sont moins courants chez les jeunes immigrants que chez leurs homologues nés au Canada.
- Les facteurs de risque de trouble lié à la consommation de substances psychoactives semblent augmenter avec le temps passé au Canada et le degré d’acculturation.
- La capacité d’un jeune immigrant de parler ouvertement des éléments de stress de sa vie avec les membres de sa famille peut être un facteur protecteur important contre la consommation de substances psychoactives, mais l’absence d’accès au soutien familial peut constituer un facteur de risque clef.
- Il est important de déterminer les comorbidités psychiatriques du patient lors de l’évaluation de la consommation de substances psychoactives.
- La psychoéducation auprès des membres de la famille et l’entrevue motivationnelle sont les stratégies thérapeutiques les plus utiles auprès des jeunes immigrants.
L’épidémiologie
Les données sur la consommation de substances psychoactives chez les jeunes néo-canadiens sont limitées. Au Canada, la consommation de substances psychoactives est considérablement plus faible chez les jeunes immigrants de première génération que chez ceux de deuxième génération, qui déclarent en utiliser moins que ceux de troisième génération et des générations suivantes.1
D’après une étude menée aux États-Unis, les troubles de consommation de substances psychoactives sont moins courants chez les jeunes immigrants de première et deuxième génération que chez ceux de troisième génération ou des générations suivantes. Selon cette même étude, la consommation de substances psychoactives la plus faible s’observait chez les immigrants arrivés récemment (installés depuis un maximum de quatre ans).2
Dans l’ensemble, les recherches appuient le paradoxe immigrant, selon lequel les immigrants de première génération obtiennent généralement de meilleurs résultats sur le plan de l’éducation, du comportement et de la santé, y compris un taux plus faible de consommation de substances psychoactives, que la population née au pays.3
Plusieurs facteurs influent sur le comportement lié à la consommation de substances psychoactives chez les jeunes immigrants.3 Par exemple, les jeunes provenant de cultures où un tel comportement est rigoureusement interdit et qui sont particulièrement respectueux de l’autorité familiale sont moins susceptibles de consommer de telles substances au Canada que les jeunes de pays où cette consommation est endémique.4,5
L’OMS propose une ressource interactive qui comporte des statistiques, en anglais, sur la consommation de substances psychoactives dans le monde.
Figure 1. Principales substances psychoactives justifiant un traitement sur la scène mondiale (2008)
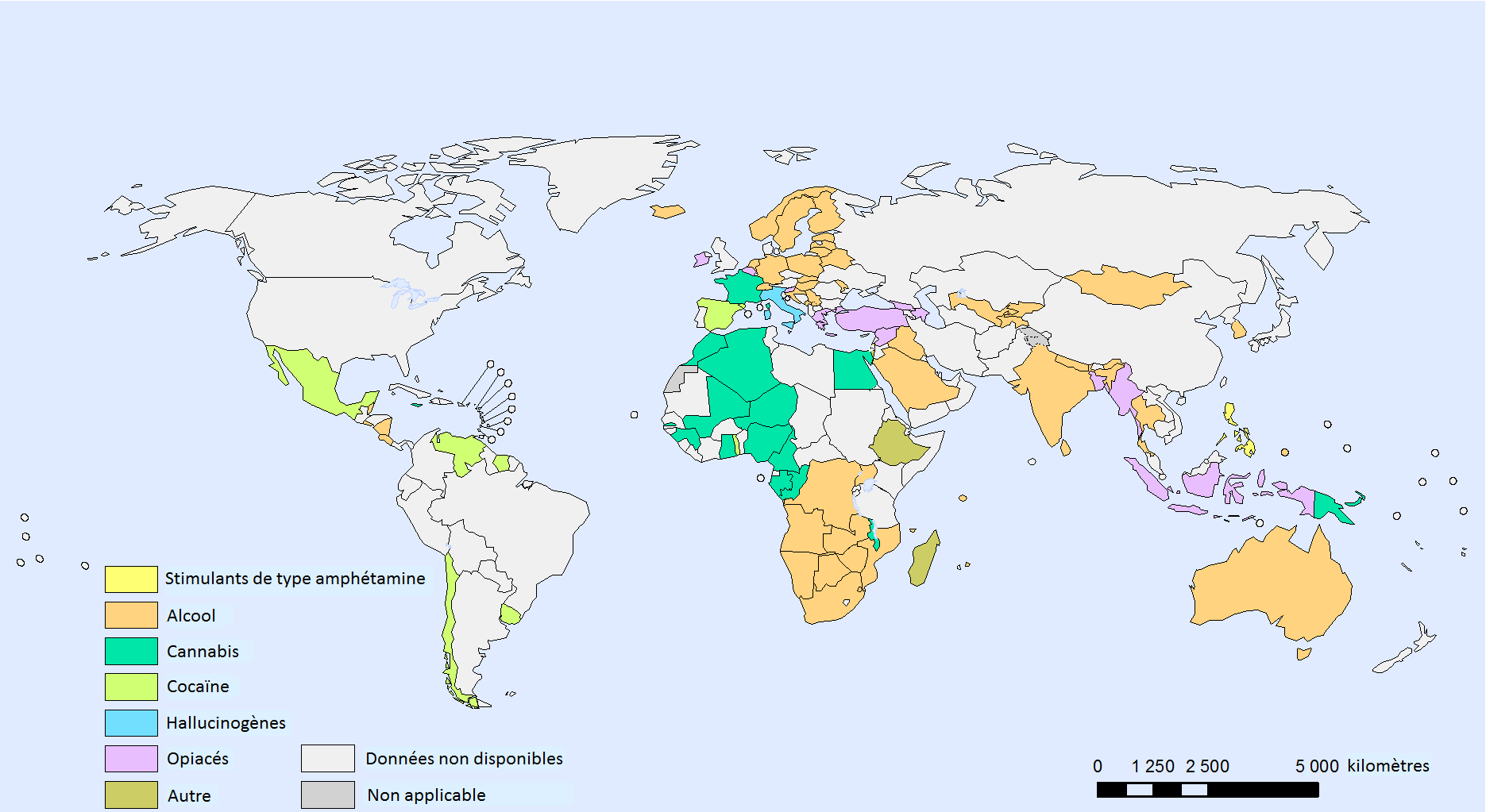
Source : Extrait et traduit avec l’autorisation de l’éditeur, de Interactive charts: Substance abuse. Genève, Organisation mondiale de la santé, 2012 (Main psychoactive substance for treatment entry worldwide, 2008. Consulté le 4 février 2014 à http://gamapserver.who.int/gho/interactive_charts/substance_abuse/treatment_alcohol_drugs/atlas.html)
Les jeunes nouveaux arrivants ont peut-être déjà été exposés à des substances qui ne sont pas courantes au Canada et en ont peut-être déjà consommé, telles que le khat, utilisé dans certaines parties de l’Afrique (notamment en Somalie) et au Moyen-Orient.6 Les antécédents culturels façonnent les attitudes sur l’usage et le mésusage de substances psychoactives.7 Par exemple, les cultures indiennes possèdent une longue tradition d’utilisation de produits végétaux qui, conjointement avec la caste, la religion et les coutumes locales, influent sur la consommation contemporaine de drogues. Cependant, il est également important pour les cliniciens de ne pas formuler d’hypothèses fondées sur le pays d’origine du jeune (voir Les compétences culturelles).
D’après les données canadiennes :
- L’alcool est la principale substance que consomment les jeunes Canadiens, suivie du cannabis et du tabac. Le cannabis est la substance la plus utilisée sur une base quotidienne.8
- Parmi les substances moins utilisées, soulignons les hallucinogènes (p. ex., la psilocybine [champignons magiques], la mescaline), l’ecstasy, la cocaïne, les méthamphétamines et l’OxyContin.8
L’occurrence de consommation de substances psychoactives chez les jeunes du Canada varie selon les régions.9
Les facteurs de risque et les facteurs protecteurs chez les jeunes immigrants
Plusieurs facteurs de risque et facteurs protecteurs liés à la consommation de substances psychoactives s’appliquent tout particulièrement aux jeunes immigrants10-12 :
Les facteurs de risque
- Expérience de la discrimination.
- Acculturation (voir également « Les considérations particulières chez les jeunes immigrants », ci-dessous) et nombre d’années dans le « nouveau » pays.
- Dislocation ethnique (c’est-à-dire l’absence d’intégration à la culture originale ou à la culture d’adoption du jeune). La dislocation est également influencée par les disparités entre la culture familiale d’origine et la collectivité dans laquelle la famille vit désormais, où elle peut se sentir isolée des deux cultures.
- Perturbation des hiérarchies familiales traditionnelles dans le cadre de la transition à la culture occidentale. Par exemple, les parents peuvent dépendre lourdement de leurs enfants pour accéder à la collectivité ou y interagir, ce qui peut perturber la dynamique entre les parents et les enfants.
Les facteurs protecteurs
- Convictions religieuses
- Fierté ethnique
- Acculturation moindre
- Normes culturelles qui insistent sur l’abstinence ou la consommation minimale d’alcool
- Influence marquée des parents et de la famille
- Poursuite des études
- Certaines caractéristiques génétiques (p. ex., gène ALDH2-2 inactif chez les Asiatiques, qui peut contribuer à les protéger contre une consommation excessive d’alcool)
Des considérations particulières chez les jeunes immigrants
- Le risque de consommation de substances psychoactives chez les jeunes immigrants de première génération est plus faible que chez ceux de deuxième ou troisième générations.1
- Les jeunes immigrants sont plus susceptibles d’être défavorisés sur le plan social ou de connaître la pauvreté.13,14
- La capacité d’un jeune immigrant de parler ouvertement des éléments de stress de sa vie avec les membres de sa famille peut être un facteur protecteur important contre la consommation de substances psychoactives, mais l’absence d’accès au soutien familial peut constituer un facteur de risque clef.15
- Les praticiens devraient prendre le temps de déterminer les facteurs protecteurs chez les patients et les familles nouvellement arrivés. Ils pourraient être en mesure de tirer profit de ces facteurs pour prévenir le mauvais usage de substances psychoactives.
- Les facteurs de risque d’acquisition d’un trouble de consommation de substances psychoactives chez les jeunes immigrants semblent augmenter avec le temps passé depuis l’immigration et le degré d’acculturation.11
- Chez les jeunes immigrants de première génération, ceux qui sont plus acculturés seront peut-être moins en mesure de résister à la pression des camarades les incitant à consommer des substances psychoactives.16
- L’acculturation est un phénomène complexe chez les enfants et adolescents immigrants. Les modèles unidimensionnels classiques de l’acculturation (de « moins » à « plus » acculturé) ne conviennent pas, et les publications récentes décrivent plutôt un processus multidimensionnel (voir Adaptation et acculturation).
- L’effet protecteur d’une immigration récente sur la consommation de substances psychoactives peut s’atténuer plus rapidement à l’égard de l’alcool que du tabac ou du cannabis. Aux États-Unis, la consommation d’alcool par les jeunes immigrants augmente à des taux équivalant à ceux de leurs homologues d’origine américaine au bout de quatre ans seulement, particulièrement chez les jeunes hommes.2
Les obstacles aux traitements
Les jeunes immigrants peuvent affronter plusieurs obstacles lorsqu’ils cherchent à se faire soigner ou se font soigner en raison d’une consommation de substances psychoactives : 17
- La résistance familiale à un diagnostic de maladie mentale, y compris la toxicomanie, en raison de la stigmatisation culturelle ou de sentiments de honte.18
- Le dépistage insuffisant du trouble de toxicomanie. Les membres de certaines cultures sont plus susceptibles de « somatiser » les symptômes causés par la consommation de substances psychoactives (c’est-à-dire les présenter comme des symptômes physiques).17
- L’obstacle de la langue et les obstacles culturels qui nuisent à la communication.18
- La méfiance et la méconnaissance des pratiques médicales occidentales, y compris les stratégies thérapeutiques relatives à la toxicomanie. Les approches au traitement dans le pays d’origine (p. ex., institutionnalisation prolongée) peuvent accroître la crainte et les préjugés.
- La méconnaissance des soins disponibles.
- L’absence de services compétents sur le plan culturel (c’est-à-dire adaptés à la langue, aux croyances culturelles et aux valeurs).
Les jeunes immigrants qui cherchent de l’aide à cause de leur toxicomanie peuvent affronter les mêmes obstacles que les autres nouveaux arrivants qui cherchent à évoluer dans le système de santé du Canada. Ces obstacles sont abordés plus en détail dans les modules Les obstacles et les incitations aux soins pour les nouveaux arrivants, Le recours à des interprètes dans le milieu de la santé et La promotion de la santé mentale.
Le dépistage et l’évaluation
Il est important de déterminer quels patients ont besoin de soins spécialisés en raison d’une consommation de substances psychoactives pour intervenir rapidement. Les cliniciens peuvent utiliser l’outil de dépistage CRAFFT, en anglais, qui contient six questions sur la consommation de substances psychoactives, validées auprès des adolescents. Il ne faut pas utiliser l’outil CRAFFT isolément, mais dans le cadre d’une vaste évaluation psychosociale confidentielle, adaptée à l’étape de développement de l’adolescent. Il est également important de déterminer la présence de comorbidités psychiatriques lors de l’évaluation d’un trouble de consommation de substances psychoactives.
Le diagnostic
La consommation de substances psychoactives peut osciller entre un usage récréatif, qui peut avoir des conséquences négligeables sur la santé ou la vie sociale, et une dépendance régulière. Le DSM-5 (2013), on utilise le terme trouble d’utilisation d’une substance, qui peut être bénin, modéré ou grave (tableau 1).
Même si les critères diagnostiques du DSM-5 sont similaires pour l’abus d’autres substances (p. ex., cannabis, hallucinogènes), il faut consulter le DSM-5 pour connaître l’ensemble des critères.19
|
Trouble d’utilisation de l’alcool |
|---|
|
Mode de consommation problématique d’alcool entraînant une détérioration ou une détresse clinique évidente, manifestée par au moins deux des critères suivants sur une période de 12 mois. Trouble bénin : deux à trois symptômes; trouble modéré : quatre à cinq symptômes; trouble grave : six symptômes ou plus.
|
|
Source : American Psychiatric Association. Manuel diagnostique et statistique des troubles mentaux, 5e éd., 2013, DSM-5. Washington, DC: American Psychiatric Association, 2013. Traduction française à paraître en 2014. |
Les critères du DSM-IV-TR ne tiennent pas compte de certains facteurs propres aux adolescents.20 C’est pourquoi les cliniciens voudront peut-être garder les points suivants à l’esprit :
- Les adolescents qui ont un trouble de consommation de substances psychoactives présentent souvent des comorbidités psychiatriques. Les cliniciens devraient procéder au dépistage de ce type de comorbidités. Les principales comorbidités psychiatriques sont :
- les troubles des conduites,
- les troubles de déficit de l’attention avec hyperactivité,
- le trouble oppositionnel avec provocation.
En général, ces troubles précèdent le trouble de consommation de substances psychoactives. Deux autres comorbidités courantes, les troubles anxieux et les troubles des humeurs, découlent souvent du trouble de consommation de substances psychoactives.21 La consommation de cannabis ou d’autres substances peut également contribuer à l’apparition ou à l’exacerbation de troubles psychotiques primaires.19 Les cliniciens doivent connaître les facteurs suivants, qui sont propres aux adolescents :
- Les adolescents peuvent avoir des problèmes scolaires, faire l’école buissonnière, ne pas respecter le couvre-feu ou mentir aux parents.
- Les adolescents ne présentent pas toujours de symptômes de sevrage d’alcool, parce qu’ils en consomment depuis moins longtemps que les adultes.
- D’habitude, les adolescents ne boivent pas tous les jours, mais ont tendance à prendre des cuites (beuveries). L’Association canadienne de santé publique propose de l’information sur les beuveries à l’adolescence, également à l’intention des parents.
- Les adolescents peuvent faire un mauvais usage de plusieurs substances à la fois (p. ex., alcool et cannabis), tandis que les adultes ont tendance à faire un mauvais usage d’une seule substance.
- Les adolescents sont plus susceptibles de présenter des troubles de comportement comorbides, tandis que les adultes ont davantage tendance à acquérir un trouble des humeurs ou un trouble anxieux.
Le traitement
Les approches thérapeutiques des troubles de consommation de substances psychoactives chez les jeunes sont quelque peu différentes de celles utilisées chez les adultes. En effet, la famille y joue un rôle central, et certains problèmes surgissent généralement à l’égard de la capacité, du consentement et de la confidentialité.
Les cliniciens devraient se tenir au courant des ressources communautaires et des spécialistes locaux des troubles concomitants à l’adolescence, notamment ceux qui connaissent les diverses cultures ou qui s’occupent de jeunes immigrants. Le site Web du Centre canadien de lutte contre les toxicomanies contient de l’information sur les services thérapeutiques au Canada. Le lecteur peut également se reporter au module sur Les compétences culturelles proposé dans le présent site Web.
D’autres conseils axés sur les adolescents peuvent être consultés aux adresses suivantes :
- Société canadienne de pédiatrie, comité de la santé de l’adolescent. La réduction des méfaits : Une démarche pour réduire les comportements à risque des adolescents en matière de santé.
- American Academy of Pediatrics, comié de la toxicomanie. Tobacco, alcohol, and other drugs: the role of the pediatrician in prevention, identification, and management of substance abuse.
Quel que soit le choix de traitement, il est difficile d’adopter un plan thérapeutique efficace sans communiquer avec la famille et obtenir son soutien. S’il faut recourir aux services d’un interprète, il est essentiel de faire appel à une tierce partie objective qui ne fait pas partie de la famille. Le jeune ne devrait pas servir d’interprète pour les membres de sa famille. De l’information sur le recours à des interprètes est présentée dans un autre module du présent site Web.24,25
La prévention
Selon les recherches, il est peu probable que de jeunes néo-immigrants (arrivés au Canada depuis moins de quatre ans) consomment des substances psychoactives, ce qui représente un levier important pour les dispensateurs de soins qui cherchent à prévenir ou à retarder une telle consommation.2,22 Il est démontré que des interventions qui favorisent le développement positif du jeune et qui tiennent compte des facteurs de risque et des facteurs protecteurs courants réduisent de multiples comportements à risque chez les adolescents, y compris la consommation de substances psychoactives.23
Au Canada, il n’y a pas de programmes et politiques de prévention adaptés aux jeunes immigrants. Cependant, certains programmes de prévention nationaux visent les jeunes en général. Par exemple :
- une stratégie de prévention de la toxicomanie chez les jeunes, dirigée par le Centre canadien de lutte contre les toxicomanies;
- la Stratégie nationale antidrogue du gouvernement fédéral.
Quelques ressources
- Bukstein OG, Bernet W, Arnold V et coll. Practice parameter for the assessment and treatment of children and adolescents with substance use disorders. J Am Acad Child Adolesc Psychiatry 2005;44(6):609-21.
- Centre canadien de lutte contre l’alcoolisme et les toxicomanies. Toxicomanie au Canada : Pleins feux sur les jeunes.
- Kelty Mental Health Resource Centre. Familles, ensemble : Favoriser le bien-être mental des enfants et des jeunes (vidéo en anglais avec sous-titres français)
- Jeunesse, J’écoute. Alcool/Drogues.
- Kulig JW; American Academy of Pediatrics, comité de la toxicomanie. Tobacco, alcohol, and other drugs: the role of the pediatrician in prevention, identification, and management of substance abuse. Pediatrics 2005;115(3):816-21.
- Leslie KM; Société canadienne de pédiatrie, comité de la santé de l’adolescent. La réduction des méfaits : Une démarche pour réduire les comportements à risque des adolescents en matière de santé. Paediatr Child Health 2008;13(1):57-60.
- Commission de la santé mentale du Canada. Enjeu : Diversité.
- Veldhuizen S, Urbanoski K, Cairney J. Geographical variation in the prevalence of problematic substance use in Canada. Can J Psychiatry 2007;52(7):426-33.
Références
- Hamilton HA, Noh S, Adlaf EM. Adolescent risk behaviours and psychological distress across immigrant generations. Can J Public Health 2009;100(3):221-5.
- Almeida J, Johnson RM, Matsumoto A et coll. Substance use, generation and time in the United States: The modifying role of gender for immigrant urban adolescents. Soc Sci Med 2012;75(12):2069-75.
- Bui HN. Racial and ethnic differences in the immigrant paradox in substance use. J Immigr Minor Health 2013;15(5):866-81.
- Guarino H, Moore SK, Marsch LA, Florio S. The social production of substance abuse and HIV/HCV risk: an exploratory study of opioid using immigrants from the former Soviet Union living in New York City. Subst Abuse Treat Prev Policy 2012;12:2.
- Jaffe JH. Analogies et différences entre les « styles » de la drogue dans divers pays. In: Edwards G, Arif A, éd. Les problèmes de la drogue dans leur contexte socioculturel : Contribution à l’élaboration de politiques et de programmes. Genève, Suisse: OMS, 1982.
- Tulloch AD, Frayn E, Craig TK et coll. Khat use among Somali mental health service users in South London. Soc Psychiatry Psychiatr Epidemiol 2012;47(10):1649-56.
- Sharma HK. Sociocultural perspective of substance use in India. Subst Use Misuse 1996;31(11-12):1689-714.
- Centre canadien de lutte contre l’alcoolisme et les toxicomanies. Toxicomanie au Canada : Pleins feux sur les jeunes. Ottawa, Canada; CCLAT 2007.
- Centre canadien de lutte contre les toxicomanies. Rapport pancanadien sur la consommation de substances psychoactives des élèves.
- Badr LK, Taha A, Dee V. Substance abuse in Middle Eastern adolescents living in two different countries: Spiritual, cultural, family and personal factors. J Relig Health 2013; DOI:10.1007/s10943-013-9694-1.
- Di Cosmo C, Milfont TL, Robinson E et coll. Immigrant status and acculturation influence substance use among New Zealand youth. Aust N Z J Public Health 2011;35(5):434-41.
- Horigian VE, Lage OG, Szapocznik J. Cultural differences in adolescent drug abuse. Adolesc Med Clin 2006;17(2):469-98.
- Georgiades K, Boyle MH, Duku E. Contextual influences on children’s mental health and school performance: The moderating effect of family immigrant status. Child Dev 2007;78(5): 1572-91.
- Beiser M, Hou F, Hyman I, Tousignant M. Poverty, family process, and the mental health of immigrant children in Canada. Am J Public Health 2002;92(2):220-7.
- Prado G, Huang S, Schwartz SJ et coll. What Accounts for differences in substance use among U.S.-born and immigrant Hispanic adolescents? Results from a longitudinal prospective cohort study. J Adolesc Health 2009;45(2):118-25.
- Wall JA, Power TG, Arbona C. Susceptibility to antisocial peer pressure and its relation to acculturation in Mexican-American adolescents. J Adolescent Res 1993;8(4):403-18.
- Fong TW, Tsuang J. Asian-Americans, addictions, and barriers to treatment. Psychiatry (Edgmont) 2007;4(11):51-9.
- Commission de la santé mentale du Canada, Centre de toxicomanie et de santé mentale, 2009. Améliorer les services en santé mentale pour les immigrants, les réfugiés et les groups ethnoculturels ou racialisés : Enjeux et options pour l’amélioration des services.
- American Psychiatric Association. Manuel diagnostique et statistique des troubles mentaux, 5e éd., 2013, DSM-5. Washington, DC: American Psychiatric Association, 2013. Traduction prévue en 2014.
- Weis R. Substance use disorders in adolescents. In: Introduction to Abnormal Child and Adolescent Psychology. Thousand Oaks, CA: Sage Publications, 2008.
- Milin R, Walker S. Life cycle: Adolescent substance abuse. In: Ruiz P, Strain E (éd.). Lowinson and Ruiz’s Substance Abuse: A Comprehensive Textbook, 5e éd. Philadelphie, PA: Lippincott Williams & Wilkins, 2011.
- Blake SM, Ledsky R, Goodenow C et coll. Recency of immigration, substance use, and sexual behavior among Massachusetts adolescents. Am J Public Health 2001;91(5):794-8.
- Catalano RF, Fagan AA, Gavin LE et coll. Worldwide application of prevention science in adolescent health. Lancet 2012;379(9826):1653-64.
- Leanza, Y., Miklavcic, A., Boivin, I., & Rosenberg, E. Working with interpreters. In Cultural consultation: Encountering the Other in Mental Health Care. Springer 2014;89-114.
- Leng, J. C., Changrani, J., Tseng, C.-H., & Gany, F. Detection of depression with different interpreting methods among Chinese and Latino primary care patients: a randomized controlled trial. Journal of Immigrant and Minority Health 2010;12(2):234-241.
Réviseuse scientifique
Daphne Korczak, MD
Rachel Kronick, MD
Mise à jour : novembre, 2021
