Le dépistage des troubles de la vue
Faits saillants
- Les maladies oculaires non traitées peuvent entraîner une perte de la vision. De plus, les maladies oculaires et la perte de la vision non diagnostiquées sont plus courantes chez les nouveaux immigrants et les réfugiés qui arrivent de pays en développement.1
- L’acuité visuelle est l’indicateur de santé oculaire le plus important. Les immigrants et les réfugiés devraient donc faire évaluer leur acuité visuelle peu après leur arrivée au pays.1
- Cette évaluation révélera chez 5 % à 10 % des enfants d’âge préscolaire des troubles visuels non décelés qui pourraient, s’ils ne sont pas traités, nuire au bon développement visuel.2
- Le strabisme (déviation de l’œil) et l’erreur de réfraction sont les causes les plus courantes des troubles de développement visuel (amblyopie).
- Certaines causes de cécité courantes ailleurs dans le monde sont rarement observées au Canada, par exemple le trachome (Chlamydia trachomatis) et la xérophtalmie (malnutrition entraînant la cécité).
- La prise de suppléments de vitamine A permet de prévenir la xérophtalmie. Il est donc recommandé de prescrire aux nourrissons et aux enfants de 6 à 59 mois nouvellement arrivés au Canada un supplément de multivitamines adapté à leur âge à prendre quotidiennement.3
- Par ailleurs, il se peut qu’un examen attentif de la vision révèle des causes sous-jacentes non décelées ou non avouées aux troubles d’apprentissage.
Pourquoi le dépistage des troubles de la vue est-il important?
Pour que le développement des enfants et des adolescents soit optimal, ceux-ci doivent avoir une bonne vision. Selon l’Organisation mondiale de la Santé, environ 19 millions d’enfants de moins de 15 ans sont malvoyants. Pour 12 millions d'entre eux, cette déficience découle d’une erreur de réfraction, un problème facile à traiter. Certaines causes de cécité courantes chez les enfants d’ailleurs dans le monde sont rarement observées au Canada, par exemple le trachome (Chlamydia trachomatis) et la xérophtalmie, un type de cécité causé par la malnutrition.4
Détecter un retard de développement
On vous amène aux fins d’évaluation un garçon de 10 ans qui semble hyperactif. Les membres de la famille ont immigré d’Europe de l’Est à titre de réfugiés, et bien qu’ils soient arrivés au Canada il y a plus de six mois, ils ne parlent pas très bien français ni anglais. Le garçon dérange en classe, et on croit qu’il serait atteint d’un trouble de déficit de l’attention avec hyperactivité.
Un examen de routine révèle que l’acuité visuelle de son œil gauche est très faible, tandis que son œil droit présente une déficience visuelle modérée. Vous décidez donc d’effectuer un examen ophtalmoscopique, lequel décèle une choriorétinite grave. En questionnant les parents, vous apprenez que lorsque l’enfant avait deux ans, il a reçu durant un mois un traitement contre la toxoplasmose.
Dans le cadre d’un bilan plus approfondi, le diagnostic de toxoplasmose congénitale est confirmé. Une évaluation effectuée dans la langue maternelle de l’enfant identifie un grave retard de développement.
Point d’apprentissage
- Il est recommandé d’évaluer l’acuité visuelle des immigrants et des réfugiés peu après leur arrivée au Canada.
- De nombreux nouveaux arrivants ne maîtrisent pas suffisamment l’anglais ou le français pour bien comprendre et pour faire une description détaillée de leurs antécédents. Les interprètes peuvent jouer un rôle crucial pour faciliter la communication.
- La déficience visuelle peut masquer ou accompagner un trouble de développement, ou encore être confondue avec ce type de problème. Pour en savoir plus sur l’évaluation du développement des enfants nouveaux arrivants, cliquez ici.
Facteurs de risque associés à la déficience visuelle
- Antécédents familiaux de myopie ou d'hypermétropie importantes, de strabisme ou encore de cataractes ou de glaucome infantiles.
- Maladies génétiques, par exemple l’anémie falciforme, le syndrome de Down, l’albinisme, la phacomatose et le syndrome d’Alport.
- Prise de médicaments durant la grossesse, notamment la streptomycine, la gentamicine, les quinolones et les antiviraux.
- Prématurité, notamment la rétinopathie des prématurés.
- Anomalies congénitales comme les cataractes et la microphtalmie.
- Blessures, notamment celles causées par l’utilisation de médicaments ou de cosmétiques traditionnels pour les yeux, notamment le liquide obtenu de feuilles de plantes broyées, le jus de lime, les produits à base de kérosène, l’urine animale ou humaine et les préparations contenant du plomb (5).
- Malnutrition, plus particulièrement la carence en vitamine A.
- Maladies infectieuses congénitales ou acquises, comme la rubéole, la rougeole, la syphilis, la toxoplasmose, le trachome et l’onchocercose.
Trachome, onchocercose et xérophtalmie
Le trachome, l’onchocercose et la carence en vitamine A (entraînant la cécité chez l’enfant) touchent les plus pauvres parmi les pauvres. Ces indicateurs de pauvreté touchent surtout les femmes et les enfants.6
Trachome
Le trachome (Chlamydia trachomatis) apparaît progressivement et se manifeste d’abord comme une simple conjonctivite. Si l’infection n’est pas traitée, elle finit par entraîner une rétroversion de la paupière. Les cils frottent alors contre le globe oculaire, ce qui cause une intense douleur et entraîne la cicatrisation de la cornée, laquelle se solde ultimement par une cécité irréversible, habituellement entre 30 et 40 ans. Cette infection peut être détectée à l’aide d’un ophtalmoscope standard.
Onchocercose
Figure 1. Trachome
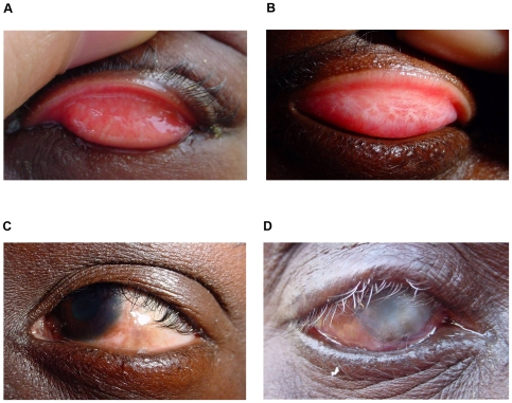
Source : BURTON, M. J., et D. C. MABEY. « The Global Burden of Trachoma: A review », PLOS Neglected Tropical Diseases, vol. 3, n° 10, 2009, p. e460. Image consultée sur Open-i Beta.
L’onchocercose, ou la cécité des rivières, est une maladie parasitaire causée par le ver filaire Onchocerca volvulus. Ce dernier se transmet par les piqûres de mouches noires ou d’autres espèces du genre Simulium infectées.
Les patients atteints d’onchocercose doivent être aiguillés vers un ophtalmologiste ou un optométriste, lequel effectuera un examen à la lampe à fente de la partie antérieure à l’intérieur de l’œil, là où s’observent les larves ou les lésions résultantes. Les lésions de l’œil surviennent après plusieurs années d’infection grave et n’apparaissent habituellement pas avant 30 ans.7 Vous trouverez plus d’information sur l'onchocercose dans le présent site Web.
Le meilleur moyen de prévenir cette infection est de se protéger contre les insectes piqueurs. La SCP a mis à la disposition des parents un document sur les insectifuges pour les enfants.
Xérophtalmie
Une carence en vitamine A peut entraîner la cicatrisation de la cornée. L’affection résultant de cette malnutrition, appelée xérophtalmie, représente une importante cause de cécité chez les enfants des pays en développement. Environ 127 millions d’enfants d’âge préscolaire du monde entier souffrent d’une carence en vitamine A, un problème qui pourrait se régler à un coût dérisoire : environ cinq cents par dose de supplément de vitamine A.
Les carences en vitamine A des nouveaux arrivants au Canada pourraient être comblées par la prise de suppléments ou la modification de l’alimentation. Le site Web de Santé Canada décrit l’apport quotidien recommandé en vitamine A pour tous les groupes d’âge, y compris les nourrissons, les enfants et les adolescents.
Afin de lutter contre la xérophtalmie, le CDC recommande que les enfants de 6 à 59 mois prennent chaque jour un supplément de multivitamines. En outre, une supplémentation ciblée pourrait être bénéfique pour les enfants de plus de cinq ans.3
Recommandations relatives au dépistage
La Collaboration canadienne pour la santé des immigrants et des réfugiés recommande que les nouveaux arrivants subissent un dépistage adapté à l’âge peu après leur arrivée. Les patients devraient être orientés vers un optométriste ou un ophtalmologiste, qui évaluera si leur vision corrigée est inférieure 6/12.1
L’anatomie oculaire et la vision des enfants nouveaux arrivants devraient faire l’objet d’évaluations régulières. Celles-ci débuteraient dès la naissance et comprendraient la vérification du reflet rétinien en vue de dépister des maladies oculaires graves (p. ex., rétinoblastome et cataractes) ainsi que l’évaluation de la symétrie du reflet de la lumière sur la cornée, le test de l’écran et un de dépistage du strabisme (déviation de l’œil).
L’acuité visuelle subjective devrait être évaluée dès l’âge préscolaire, habituellement à partir de trois ans, ainsi que lorsque des inquiétudes ont été soulevées. L’examen devrait comprendre également l’évaluation de l’alignement oculaire et de la clarté des milieux oculaires.
Recommandations relatives au dépistage – quand dépister?
Étant donné que les maladies oculaires non traitées peuvent entraîner une perte de la vision, un grand nombre d’organisations, dont la SCP, recommandent le dépistage régulier des troubles de la vue1,2,8 suivant les grandes lignes suivantes :
- Dépistage adapté à l’âge dans le cadre de consultations avec un professionnel de la santé, de la naissance à l’âge de cinq ans.9
- Évaluation de l’acuité visuelle au moyen d’outils adaptés à l’âge.
- Tous les enfants : au moins une évaluation de trois à cinq ans (qualité des preuves AII).
- Tous les immigrants et les réfugiés : évaluation peu après l’arrivée au pays.
Selon la U.S. Preventive Services Task Force, aucune étude n’a encore suffisamment évalué les avantages ou les inconvénients du dépistage chez les enfants de moins de trois ans. Une étude a révélé que le dépistage et le traitement précoces sont associés à l’amélioration de la vision en comparaison avec le dépistage des enfants à partir de 37 mois.10
Obstacles aux soins des yeux
Différents facteurs peuvent expliquer que les nouveaux arrivants ne cherchent ou ne reçoivent pas les soins de la vue appropriés, notamment les suivants :1
- coût (sans assurance maladie qui couvre les soins des yeux);
- stigmatisation associée au port de lunettes, ou désir de correspondre aux normes de beauté établies;
- spécificité de certaines échelles d’acuité visuelle, qui utilisent des symboles et des dessins propres à une culture donnée, ce qui pourrait influencer les résultats;
- méconnaissance de l’importance du dépistage précoce chez les professionnels de la santé;11
- autres obstacles à l’accès aux soins de santé pour les immigrants et les réfugiés.
Ce que peuvent faire les professionnels de la santé
- Adopter des pratiques de dépistage des troubles de la vue qui permettent de détecter les anomalies dès que possible. Il est essentiel d’effectuer les tests lorsque les enfants portent leur dispositif de correction. S’ils portent des lentilles correctrices (lunettes), ils doivent les garder.
- Lors du choix de l’outil de dépistage pour un enfant nouvel arrivant, déterminer s’il se peut que les symboles ou les pictogrammes soient trop ciblés sur le plan culturel pour produire des résultats valides.
- Être conscient des obstacles possibles aux soins des yeux. Poser des questions en vue d’évaluer les difficultés et d’aider les nouveaux arrivants à trouver des pistes de solution.
- S’informer des traitements et des cosmétiques traditionnels utilisés pour les yeux.
- Avoir recours à un interprète en cas de difficultés linguistiques.
Quelques ressources
- Backman H. Children at risk of developing amblyopia: When to refer for an eye examination. Paediatr Child Health 2004;9(9):635-7.
- Société canadienne de pédiatrie. Comité de la pédiatrie communautaire. Le dépistage des troubles de la vue chez les nourrissons, les enfants et les adolescents. Paediatr Child Health 2004;9(9):635-7.
- Centres pour le contrôle et la prévention des maladies. Vision Health Initiative(VHI)—Common eye disorders.
- Entrevue en direct dans laquelle on explique la détection des cataractes au moyen d’un ophtalmoscope. Veuillez noter que pour visionner l’entrevue, il faut être inscrit à Medscape. Sur Internet : http://www.medscape.com/viewarticle/749652.
Références
- Pottie K, Greenaway C, Feightner J, et al. Evidence-based clinical guidelines for immigrants and refugees. CMAJ 2011;183(12):E824-925.
- Société canadienne de pédiatrie. Comité de la pédiatrie communautaire. Le dépistage des troubles de la vue chez les nourrissons, les enfants et les adolescents. Paediatr Child Health 2004;9(9):635-7.
- Centres pour le contrôle et la prévention des maladies, 2012. Immigrant and refugee health, General refugee health guidelines. Voir Iron-deficiency anemia (IDA).
- Organisation mondiale de la santé. Cécité et déficience visuelle [Aide-mémoire n° 282], juin 2012.
- Centres pour le contrôle et la prévention des maladies, 2012. Infant lead poisoning associated with use of tiro, an eye cosmetic from Nigeria – Boston, Massachusetts, 2011. MMWR Morb Mortal Wkly Rep 2012;61(30):574-6.
- Organisaton mondiale contre la cécité. Vision 2020 : le droit à la vue. Seeing is believing—VISION 2020 Report on World Sight, 2002.
- Agence américaine pour le développement international. Neglected Tropical Diseases(NTD) Program. Onchocerciasis or river blindness.
- U.S. Preventive Services Task Force. Vision screening for children 1 to 5 years of age: U.S. Preventive Services Task Force recommendation statement. Pediatrics 2011;127(2):340-6.
- American Academy of Pediatrics, Committee on Practice and Ambulatory Medicine and Section on Ophthalmology; American Association of Certified Orthoptists; American Association for Pediatric Ophthalmology and Strabismus; American Academy of Ophthalmology. Eye examination in infants, children, and young adults by pediatricians. Pediatrics 2003; 111(4 Pt 1):902-7.
- Williams C, Northstone K, Harrad RA, et al. Amblyopia treatment outcomes after screening before or at age 3 years: Follow up from randomised trial. BMJ 2002;324(7353):1549.
- Backman H. Children at risk of developing amblyopia: When to refer for an eye examination. Paediatr Child Health 2004;9(9):635-7.
Autres ouvrages utilisés
- CENTRES POUR LE CONTRÔLE ET LA PRÉVENTION DES MALADIES. Health Initiative(VHI) — Common eye disorders. Sur Internet : http://www.cdc.gov/visionhealth/basic_information/eye_disorders.htm/.
- CHOU, R., T. DANA et C. BOUGATSOS. « Screening for visual impairment in children ages 1-5 Years: Update for the USPSTF », Pediatrics, vol. 127, n° 2, 2011, p. e442-e479.
- CITOYENNETÉ ET IMMIGRATION CANADA. Soins de santé – Réfugiés.
- ROURKE, L., D. LEDUC et J. ROURKE. Relevé postnatal Rourke : Suivi probant de la santé des nourrissons et des enfants, 2011. Sur Internet : https://cps.ca/tools/RBRNational-FR.pdf.
Réviseuse(s)
Danielle Grenier, MD
Julie Bailon-Poujol, MD
